Обследование больных через 3 месяца после операции.
Для того, чтобы оценить изменения перфузии в различных сегментах миокарда оперированных больных, нами, совместно с сотрудниками отдела ядерной диагностики (вед. науч. сотр. - к.м.н. Вахромеева) НЦ ССХ им. А.Н. Бакулева РАМН (рук. - д.м.н. И.П. Асланиди), был специально проведен сегментарный анализ изменения перфузии миокарда после ТМЛР в сочетании с АКШ по данным ОФЭКТ с 201TL. Исходно были изучены результаты у 20 пациентов. У 7 (35%) были выявлены обратимые и у 9 (45%)больных частично-обратимые дефекты перфузии. Эти больные через 3 месяца после сочетанной операции были обследованы повторно. У 4 (20%) пациентов были выявлены необратимые дефекты перфузии. Этим больным было отказано в ТМЛР в сочетании с АКШ.
В группе больных с обратимыми дефектами перфузии до операции существенное улучшение перфузии по всем зонам миокарда ЛЖ, подвергшимся реваскуляризации (ТМЛР и/или АКШ), к 3 месяцу после операции отмечалось у всех 7 (100%) больных. Эти изменения проявлялись в исчезновении дефектов перфузии на нагрузке (рис. 24). Причем, у 1 из этих больных шунтирование ПМЖВ не выполнялось из-за ее диффузного поражения (проксимальный стеноз > 50%, в средней трети - 75% и в дистальном отделе стеноз - 90%. на грани окклюзии). В области передней, передне-боковой стенок (верхушечные и средние сегменты) и верхушки у данного больного была выполнена только ТМЛР.
 А
А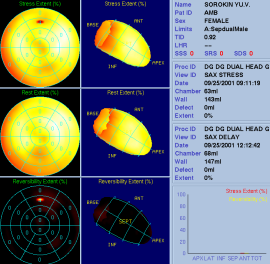 Б
Б
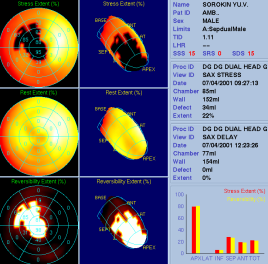
Рис. 24. Перфузионные полярные диаграммы миокарда ЛЖ больного С., 52 лет, до (А) и после (Б) ТМЛР в сочетании с коронарным шунтированием
До операции визуализируется обратимый дефект перфузии в области верхушки и верхушечных и средних сегментах передней стенки и передней межжелудочковой перегородки. Зона ишемического поражения (extent) составляет 22% от площади миокарда ЛЖ. После операции перфузия в данной области полностью нормализовалась (зона поражения - 0%).
У другого больного хотя и был наложен маммаро-коронарный анастомоз к ПМЖВ, однако, при контрольной шунтографии, несмотря на проходимость шунта, ПМЖВ, вследствие ее гипоплазии и поражения дистального русла контрастировалась слабо. У данного больного ТМЛР также, как и у предыдущего была выполнена по передней, передне-боковой стенкам и верхушке ЛЖ. Учитывая тот факт, что у всех 7 больных данной группы имелось диффузное поражение ПМЖВ, а также принимая во внимание 2 вышеописанных случая, выявленное значительное улучшение миокардиального кровотока в зонах лазерного воздействия и кровоснабжаемых диффузно измененной ПМЖВ, позволяет предположить наличие реального положительного эффекта от процедуры ТМЛР.
В группе больных с частично обратимыми дефектами перфузии (9 больных), к 3 месяцам после операции отмечалось значительное улучшение перфузии в зонах, подвергшихся реваскуляризации (ТМЛР и/или АКШ) у 8 (89%) больных. Эти изменения проявлялись в исчезновении и/или уменьшении в размерах дефектов перфузии на нагрузке и в покое. Причем, у 1-го из этих больных, у которого ПМЖВ была диффузно изменена (в проксимальной трети - стеноз 75%, в средней трети - 75% и в дистальном отделе - 75%), в ДВ левой КА имелся устьевой стеноз более 70% и ОВ левой КА была гипоплазирована, отмечалось достоверное улучшение перфузии по передней, передне-боковой, задне-боковой стенкам и верхушке ЛЖ. Именно в этой зоне и была выполнена ТМЛР. При этом из коронарных артерий, кровоснабжающих эти отделы миокарда ЛЖ, шунтирована была только ПМЖВ (маммаро-коронарный анастомоз был наложен после первого проксимального стеноза).
Улучшение перфузии миокарда у данного больного, как и у других 7 больных с диффузно измененной или гипоплазированной ПМЖВ позволяет также, как и в предыдущей группе больных с обратимыми дефектами перфузии, сделать вывод о положительном вкладе ТМЛР. Улучшение перфузии в заднее-нижних отделах миокарда ЛЖ (где ТМЛР не выполнялась) свидетельствует об адекватности коронарного шунтирования.
У одного больного данной группы, наряду с умеренным улучшением перфузии в области верхушки ЛЖ, передней и передне-боковой стенок, в ряде областей ЛЖ (преимущественно задняя и задне-боковая стенка) отмечалось отсутствие как положительной, так и отрицательной динамики изменения перфузии. Иными словами, перфузия улучшилась только в зонах, где до операции был выявлен жизнеспособный миокард. В зонах рубцового поражения с незначительным количеством жизнеспособного миокарда показатели перфузии не изменились.
Кроме того, мы провели сегментарную оценку в зависимости от исходного состояния миокарда.
При анализе изменения перфузии в зависимости от исходного состояния миокарда оценка показателей накопления РФП осуществлялась отдельно в «леченных», «смежных» и «нелеченных» сегментах, но при этом внутри каждой группы все сегменты были разделены еще и по степени нарушения перфузии [группы 0 - 3 (табл. 7)].
Таблицы 26, 27 показывают изменение показателей накопления РФП (в %) в сегментах, сгруппированных по степени нарушения перфузии.
